顔面神経麻痺
原因
顔の表情筋を動かす神経が顔面神経です。顔面神経が麻痺すると、目が閉じなくなったり、口角が下がり口から水がこぼれたりします。味覚障害や音が響く、涙液の分泌低下なども見られます。
①中枢性:脳梗塞、脳出血、脳腫瘍など脳幹より上位の障害による。症状が重く治療が困難なことも多い。脳神経外科、神経内科的な治療が必要。
②末梢性:脳幹より下位の障害による。原因不明(最多)、ヘルペスウイルス、外傷、中耳炎、側頭骨内腫瘍、耳下腺腫瘍など。
原因不明の麻痺(ベル麻痺)が最多で、約7割を占めます。ストレスや免疫力低下、糖尿病、寒冷刺激などが誘因となります。通常一側性で、数日の経過で徐々に悪化し、片側の顔面が全く動かなくなることもあります。
このようにして治療します
麻痺の程度にもよりますが、一週間以内にステロイドによる治療を開始すれば9割方は改善します。重症例では入院のうえ、点滴でステロイドを投与します。麻痺の回復には1~2ヶ月を要します。重度の麻痺では麻痺の残存、病的共同運動(目を閉じようとすると口角まで動いてしまう)やワニの涙現象(食事の際に涙がでる)などの後遺症が残ることがあります。
ヘルペスウイルスが原因となるものをラムゼイ・ハント症候群と呼びます。顔面神経麻痺の他に耳介や口内の水疱、聴力障害やめまいを生じます。ステロイドに加え抗ウイルス薬を使用しますが、ベル麻痺より治りにくい傾向があります。
唾石症
原因
唾液を分泌する組織を唾液腺と呼び、耳下腺、顎下腺、舌下腺、小唾液腺があります。唾液腺から口内へ唾液を通す導管の中に石ができるのが唾石症です。細菌槐や小さな異物を核に、唾液中のカルシウムが沈着して唾石が形成されます。ほとんどの唾石は顎下腺に、稀に耳下腺に生じます。
症状と診断
唾石の大きさは米粒大から3cmを超える巨大なものまで様々です。小さなものは導管の出口から自然に排出されることもありますが、大きくなると唾液の流れを妨げて食事の後に唾液腺が腫れて痛んだり、細菌感染を起こしたりすることがあります。
触診と視診で見当がつきますが、診断にはX線CTが有用で、唾石の大きさ・部位・個数を確認します。
このように治療します
強い炎症を何度も繰り返す例では唾石を摘出する必要があります。導管の出口に近いものは口内から容易に摘出できます。
これまでは、導管の奥や唾液腺内にある唾石は、皮膚を切開して唾液腺ごと摘出する方法が一般的でしたが、近年は唾液腺を温存して内視鏡下に摘出する低侵襲手術も行われています。
異物
耳鼻咽喉科領域では、外耳道・鼻腔・喉頭咽頭・喉頭異物・食道異物に物が詰まったり引っかかったりすることがあります。最もよく見られるのは魚の骨です。
異物の種類
- 外耳道異物:小石、粘土、豆類、ティッシュ、虫(ガ、ダニなど)、ビーズ等
- 鼻腔異物:豆類、食物、ビーズ、おもちゃ等
- 口腔咽頭・喉頭:魚骨、PTP(薬の包装)、義歯、おもちゃ等
- 食道異物:豆類(ピーナッツなど)、おもちゃ、義歯、食物(餅など)、PTP等
診断と治療
外耳道や鼻腔、口腔の異物は直接確認できます。咽頭の奥や喉頭、食道異物の診断には内視鏡やレントゲン検査が必要です。異物が見つかりしだい、ピンセットや鉗子で摘出します。咽頭の奥や喉頭異物では内視鏡を使って摘出します。食道異物では上部消化管内視鏡や全身麻酔下の摘出が必要になることがあります。
気道異物では咳や呼吸困難、窒息、最悪の場合、生命の危険を生じることがあり、一刻を争う場合は救急施設で治療が必要です。
頭頸部がん

耳鼻咽喉科領域に生じる悪性腫瘍です。頻度の高いものには、喉頭がん、咽頭がん、口腔がん・舌がんが挙げられます。発生する部位により、咽頭がんは上咽頭がん、中咽頭がん、下咽頭がんに分けられます。いずれのがんも明らかに男性に多く、上咽頭がんを除き、喫煙と強い因果関係があるとされています。
発生率は40歳代から80歳代にかけ上昇していきますが、上咽頭がんは10歳代~30歳代の若年者にも発生します。また、中咽頭がんではヒトパピローマウイルス(HPV)の関与が指摘されはじめています。
症状と診断
がんの種類により症状は様々です。これらの症状が1カ月以上続くときは耳鼻咽喉科を受診してください。
| 症状 | |
| 喉頭がん | 嗄声(声がれ)、のどのいがらっぽさ・異物感、痰に血液が混じる、呼吸困難 頚部(首)のリンパ節の腫れなど |
| 上咽頭がん | はなの症状(はなづまり、はな血、はな水に血が混ざるなど) みみの症状(みみがつまった感じ、聞こえにくいなど) 脳神経の症状(目が見えにくくなる、二重に見える など) 頚部(首)のリンパ節の腫れなど |
| 中咽頭がん | のみ込むときの違和感、のどにしみる感じ、のどの痛み・出血、息がはなに抜けて言葉がわかりにくくなる、口を開けにくくなる、頚部(首)のリンパ節の腫れなど |
| 下咽頭がん | のみ込むときの異物感、のどにしみる感じ、みみの周りの痛み、声がれ、頚部(首)のリンパ節の腫れやしこりなど |
疑わしい症状がある場合は、まずファイバースコープで観察します。病変が見つかった場合は、がん治療の専門施設で組織検査、画像検査(CT、MRI、超音波検査、PETなど)等の精密検査が必要になります。
このように治療します
がんの組織型、広がり、大きさ、頚部リンパ節転移の有無により治療法が決まります。
大きく分けて①放射線治療、②手術、③化学療法(抗がん剤治療)が用いられます。放射線治療のみで治るがんもありますが、多くの例ではこの3種類の治療を組み合わせて治療します。
近年がんに関わる研究が進み、治療成績は向上しています。治療後の生活の質を保つために、手術にしても単に病変を摘出するだけではなく、発声や嚥下といった機能を温存する方法が行われるようになってきました。
睡眠時無呼吸症候群(SAS)

睡眠中に数多く呼吸が止まったり(無呼吸)、のどの空気の流れが弱くなったり(低呼吸)する病気です。1時間に10秒以上の無呼吸もしくは低呼吸が5回以上ある場合、睡眠時無呼吸症候群(Sleep apnea syndrome: SAS)と診断されます。
この1時間あたりの回数を無呼吸低呼吸指数(AHI:Apnea Hypopnea Index)といい、重症度を決めるときに使用します。5~15回を軽症、15~30回を中等症、30回以上を重症と医学的に分類されます。
原因
はな・のどから気管への呼吸の通り道(気道)が狭くなることが主な原因です。最も多いのが肥満による気道狭窄です。その他には扁桃肥大、軟口蓋(口腔の奥、のどちんこの両わきの柔らかい粘膜)が低い、もともと顎が小さい、はなづまりを起こす病気などがあります。
小児でも扁桃とアデノイドが大きいため睡眠時無呼吸を起こすことがあります。脳の呼吸中枢の働きが弱くなって無呼吸を起こすこともあります(中枢性睡眠時無呼吸)
症状と診断
以下のような症状がみられます。
- 日中傾眠:睡眠時間が十分であっても昼間に眠気を感じます。
- 読書やテレビを見ているとき、会議中や運転中に眠くなったりします。
- 起床時に頭痛がする、熟睡感がない
- 記憶力の低下
- 夜間頻尿
- ED
睡眠時無呼吸を放置すると様々な合併症(高血圧、不整脈、糖尿病、脳血管障害、冠動脈疾患、脂質異常症(高脂血症)など)を発症するリスクと、それに伴い死亡率が上昇することが分かっています。睡眠時無呼吸はまさに「万病のもと」なのです。
検査により無呼吸の有無・重症度を診断します。検査は2種類あり、自宅で行える「簡易検査」と入院のうえ精密に行う「終夜睡眠ポリグラフ検査(PSG)」のいずれかを行います。当院では「簡易検査」を行っています。
このように治療します
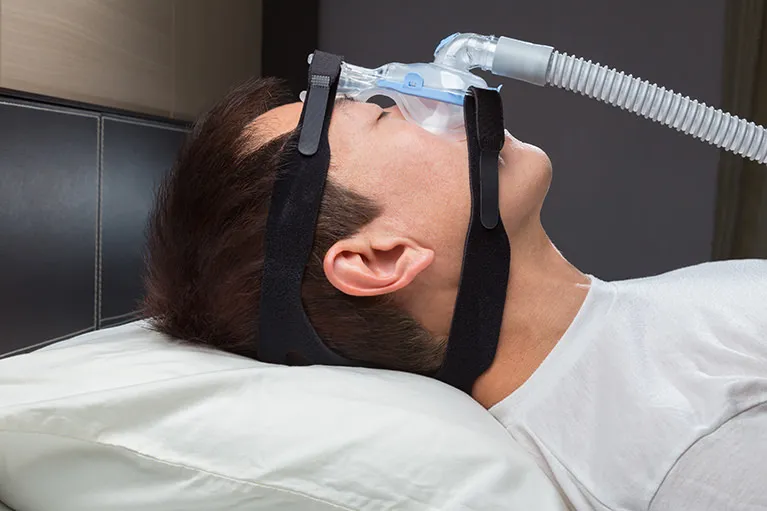
検査の結果、睡眠時無呼吸が重症と診断された場合はCPAP治療が保険適応となります。CPAPは睡眠時無呼吸症候群の治療として最も普及している方法で、はなに装着したマスクを通じて、睡眠時に空気を送り込み気道を広げます。高血圧などの合併症の予防、改善効果があると立証されています。
軽症~中等症では口腔内装具(マウスピース)で下顎を前方に引き出し、気道を広げることが有効なことがあります。手術で扁桃とのどの粘膜の一部を切り取って気道を広げる方法もありますが、現時点ではCPAPほどの改善効果はないと考えられています。















